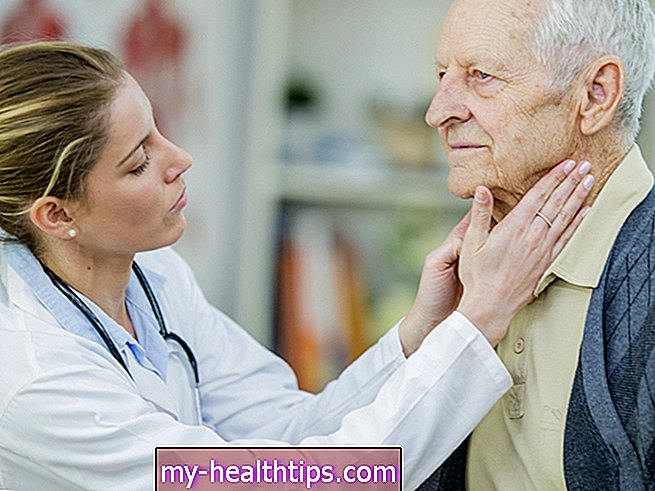
"Nisu izolirali pacijente koji su kašljali."

Vijesti o psihijatrijskim odjelima koji su potencijalna žarišta pandemije COVID-19 nisu iznenađenje, zahvaljujući bliskim odajama i pacijentima koji ulaze i izlaze bez testiranja.
Mjesta poput zapadne državne bolnice u Lakewoodu u Washingtonu već su sredinom ožujka imala čak 34 pacijenta pozitivna testa na COVID-19. U New Yorku je zabilježeno najmanje 30 smrtnih slučajeva povezanih s pandemijom u državnom sustavu od 23 psihijatrijska centra.
U mnogim psihijatrijskim bolnicama i jedinicama diljem zemlje zaposleno osoblje i primljeni ljudi ne mogu niti dobiti testove.
No, treba postaviti jednako važna pitanja o tome kako psihijatrijske bolnice rade napornije kako bi osigurale mentalnu dobrobit svojih pacijenata tijekom vremenskog razdoblja u kojem su svi napetiji nego inače.
Telefonske linije za samoubojstva u cijeloj zemlji bilježe ozbiljne skokove zbog zabrinutosti za COVID, uključujući, između ostalih, u Montani, Mississippiju i Kaliforniji.
Jasno je da ljudima treba pomoć.
Dr. Keita Franklin, bivša viša izvršna direktorica Ureda za mentalno zdravlje i prevenciju samoubojstava u VA, a sadašnja glavna klinička služba na PsychHubu, kaže da je web stranica zabilježila porast od preko 2000 posto novih korisnika od početka pandemije.
Većina ljudi pronašla je resurse web mjesta putem Googleovih pretraživanja poput "resursi o COVID-19 i mentalnom zdravlju", što dokazuje da ljudi traže odgovore.
S naglaskom na fizičke aspekte pandemije, dobivaju li ljudi potrebnu podršku? I što se mora promijeniti u psihijatrijskoj njezi tijekom ovog kritičnog trenutka kada se posvuda uočavaju povećanja problema s mentalnim zdravljem?
Kako je COVID-19 promijenio psihijatrijske bolnice i odjele u posljednjih nekoliko mjeseci?
Sposobnost da psihijatrijski odjeli vode “posao kao i obično” najviše ovisi o mjestu.
U sigurnoj psihijatrijskoj jedinici u Sjevernoj Karolini, u koju se uglavnom uglavnom prisilno prima, mnogi su ljudi s paranojom nedavno primljeni zabrinuti da su bolesni ili da im je pozlilo.
Iako je na nekim mjestima bilo teško pomoći pacijentima zabrinutim zbog COVID-19, pandemija je otvorila i telemedicinu kao održiviju i sada pristupačniju praksu.
Dr. Scott Zeller, psihijatar s 29 godina iskustva u liječenju pacijenata koji se suočavaju s psihijatrijskim hitnim situacijama, trenutno savjetuje psihijatrijske ustanove u cijeloj zemlji kako pružiti najbolju skrb ljudima u to vrijeme.
Moglo bi biti puno stigme povezano s odlaskom u stacionar, ali mnogo je sigurnije da se netko prijavi u psihijatrijsku bolnicu, nego da sam pokušava prebroditi svoje mentalne zdravstvene krize, objašnjava Zeller.
„Sigurno je da svi koji imaju hitne simptome, uključujući hitne zdravstvene probleme u ponašanju, dođu na ED ili u bolnicu. To je teško u trenutku kada su pacijenti preplavljeni sukobljenim informacijama iz vijesti i društvenih medija koje izazivaju tjeskobu. Kritična skrb ne može čekati, a bolnice su spremne za sigurno liječenje pacijenata koji imaju simptome koji zahtijevaju akutnu njegu ili brzu procjenu ”, kaže on.
„Ono što naš rad pokazuje jest da se velika većina psihijatrijskih hitnih slučajeva može riješiti za manje od 24 sata ako započnete liječenje, a još više ako pacijente iz strašnog dijela ER možete odvesti na mjesto koje je malo terapeutskiji ", dodaje Zeller.
Smirivanje ljudi na psihijatrijskom odjelu ipak je nezgodno, kaže Wesley, radnik iz psihijatrijske jedinice u Sjevernoj Karolini koji je razgovarao s Healthlineom.
Iako se sestre i liječnici trude učiniti sve da pacijenti budu sigurni i nastave im pružati psihijatrijsku skrb koja im je potrebna, pacijenti s mentalnim bolestima ne mogu uvijek razumjeti zaraznu bolest poput COVID-19.
„Nije svaki pacijent kojeg imamo nužno psihotičan, ponekad ima ozljedu mozga ili ima upalu mozga. Ali pokušati navesti ljude da shvate što od njih treba i shvatiti što se događa i kako zaštititi sebe i druge zaista je teško, a vi znate da ne testiramo ", kaže Wesley.
Dio izazova bilo je naučiti održavati pacijente mirnima kad se paranoja divlja na tako nov način i često se osjeća barem djelomično opravdanom.
Ipak, na mjestima poput New Yorka gdje se ljudi plaše zbog tjelesnih zdravstvenih rizika povezanih s odlaskom u bolnice, mnoge su zdravstvene ustanove počele koristiti alternativne pristupe poput telezdravstva, što pomaže pacijentima da pristupe skrbi tamo gdje i kada im je potrebna.
U nedavnom istraživanju Merritt Hawkins, gotovo 50 posto anketiranih liječnika trenutno koristi telehealth, što je 18 posto više u odnosu na 2018. godinu.
S povećanom potražnjom za daljinskom zdravstvenom zaštitom, kao i nedavnim širenjem smjernica za telezdravstvo putem Medicarea i Medicaida koji omogućavaju većem broju timova da se bave telezdravstvom, sve više ljudi dobiva pristup zdravstvenoj zaštiti koja im je potrebna.
Koje mjere opreza poduzimaju psihijatrijske bolnice kako bi zaštitili ljude?
Doktor Chen, glavni liječnik u Houston Behavioral Healthcare Hospital, stacionarnoj psihijatrijskoj bolnici, objašnjava da PPE prioritet ima medicinska bolnica i da je teško dobiti zaštitnu opremu za osoblje.
Iako se temperatura osoblja mjeri prije svake smjene i proučavaju faktori rizika prije nego što pacijenti prime da pokušaju utvrditi imaju li virus ili ne, psihijatrijske jedinice trenutno mogu učiniti vrlo malo s fokusom na bolnicu COVID-19 potrebe.
Neke psihijatrijske bolnice i jedinice imaju, međutim, zasebne jedinice za zarazne bolesti za pacijente koji se bave mentalnim zdravljem, kao i tjelesnim bolestima, te medicinske sestre za zarazne bolesti koje im pomažu.
Ipak, bolnice će morati raditi na razvoju izoliranih jedinica specifičnih za COVID sada i u budućnosti.
Problem je, prema Chenu, što većina samostojećih psihijatrijskih bolnica nema resursa i nije dovoljno pripremljena da otvori posebnu jedinicu za ljude s COVID-19 bez promjene prioriteta i financiranja.
U New Yorku, u metropolitanskoj bolnici, otkrivaju specifične simptome COVID-19 prilikom dovođenja ljudi u psihijatrijsku hitnu službu, objašnjava dr. Shailinder Singh, pohađajući odjel za psihijatrijske hitne slučajeve.
Pitaju o bolesnim kontaktima, nedavnim putovanjima, jesu li pacijenti svjesni jesu li imali kontakt s COVID-pozitivnom osobom, a zatim promatraju stvari poput vitalnih znakova kako bi vidjeli imaju li pacijenti tekuće temperature ili je li zasićenje kisika nešto ispod gdje bi trebalo biti.
To je rečeno, mnogi su pacijenti asimptomatski, pa Singh i njegovi kolege pružaju mogućnost ljudima da rade pretrage nosa, što je rijetka pojava prema psihijatrijskim radnicima koji su razgovarali s Healthlineom.
Kako trenutno izgleda psihijatrijska skrb unutar bolnice, prema nedavnim pacijentima?
Budući da je dostupnost testiranja u Americi još uvijek oskudna, većina psihičkih jedinica i bolnica u kojima ljudi primaju akutnu psihijatrijsku skrb nemaju mogućnost testiranja.
Chen u Houstonu kaže da pacijenti mogu držati 6 stopa razdvojeno i nositi maske. U Sjevernoj Karolini, u bolnici u kojoj Wesley radi, pacijentima se temperatura mjeri što je češće moguće.
No, na mnogim su mjestima pacijenti koji su nedavno bili na psihijatrijskim odjelima rekli Healthlineu da je kvaliteta njege podređena i da nisu poduzete mjere opreza za COVID-19.
Lindsey Romain, koja ima bipolarni poremećaj i hospitalizirana je u lipnju u Austinu u Teksasu, kaže da su tijekom tjedna kada je bila tamo poduzete gotovo nula mjera opreza protiv COVID-a.
“Jedva sam dobio bilo kakvu njegu izvan osnovnih potreba i lijekova. S terapeutom sam razgovarao samo jedan na jedan, otprilike 10 minuta, i oni su stvarno prešli preko mog razloga da budem tamo i pitali jesam li samoubojica. Odradila sam neku grupnu terapiju, ali bila je prilično nespecifična i nije bila ni obavezna - kaže ona.
Međutim, jedna od njezinih glavnih zabrinutosti je da uopće nije bilo rasprave o COVID-19 ili prosvjedima koji su tek započeli tog tjedna, te kako je to moglo utjecati na mentalno zdravlje, rekao je Romain za Healthline.
“Uglavnom su nas samo liječili, a zatim ostavili na miru do obroka. Bilo je prilično traumatizirajuće ”, kaže ona.
"Također, nitko nije nosio maske - zapravo, uzeli su masku koju sam nosio pri ulasku i stavili je u skladište dok se nisam odjavio, očito zato što je imala žice koje su zabranjene na psihijatrijskom odjelu", dodaje Romain.
“Sve u svemu, iako mi je ostatak i vrijeme bilo korisno, ne osjećam se kao da su učinili bilo što da me pripreme za ponovni ulazak u svijet, posebno tijekom COVID-a. Ako ništa, osjećala sam se manje zabrinuto zbog nošenja maski i pranja ruku kad sam se prvi put vratila kući jer punih tjedan dana uopće nisam morala razmišljati o tome - rekla je.
Yael, osoba s bipolarnim poremećajem, C-PTSP-om i generaliziranim anksioznim poremećajem, koja je primljena u psihijatrijsku jedinicu u Seattlu u travnju u jeku pandemije, rekla je za Healthline da je njezin boravak, koji je trajao oko 11 dana, bio težak - iako ne samo zbog zabrinutosti za COVID.
“Nekoliko sestara zloupotrijebilo je moć i vikalo na mene, dodatno me traumatizirajući. Također je trebalo dosta vremena da su me premjestili u sobu dostupnu za invalidska kolica, a ja sam se morao žaliti administratoru da bi se to dogodilo ”, rekao je Yael za Healthline.
Što se tiče mjera opreza za COVID, psihička jedinica u kojoj je bila zatvorena je u posjetu i kafeterija, ali nije imala maske za pacijente, nije čistila zajedničke prostore koje su svi dodirivali i najmanje 20 pacijenata po jedinici.
Pacijenti sa simptomima također nisu testirani niti izolirani.
“Da je i jedan pacijent imao COVID, brzo bi pogodio cijelu bolnicu. Provodili su temperaturne provjere i probirali 5 ili 6 puta dnevno, ali budući da nisu izolirali pacijente koji su imali kašalj, ne znam što im je koristilo ", dodaje Yael.
Trendovi specifični za COVID
U New Yorku - u jednom trenutku američkom epicentru pandemije - Singh kaže da su se psihijatrijski hitni postupci morali prebaciti preko noći kako bi se učinkovitije liječilo pacijente.
"Definitivno smo vidjeli porast broja pacijenata koji su imali simptome poput depresije i anksioznosti te povećane razine stresa", kaže Singh.
Zbog gubitka posla, fizičkog distanciranja i zabrinutosti za zdravlje prijatelja i voljenih, pacijenti se osjećaju izoliranije nego ikad, trpeći mentalne slomove zbog neznanja kako se nositi s težinom pandemije.
Za mnoge su financijske borbe dovele do naleta na probleme mentalnog zdravlja koji se ne mogu zanemariti, a većina pacijenata koji dolaze na psihijatrijsku hitnu medicinsku pomoć suočeni su s akutnom tjeskobom zbog svoje budućnosti.
Kako bi udovoljili potrebama pacijenata u kojima su neke bolnice morale smanjiti psihijatrijsku skrb, bolnice poput Metropolitan radile su kako bi prihvatile više pacijenata kojima je potrebna pomoć, kaže Singh.
U Houstonu Chen kaže da se većina ljudi boji otići u hitne službe i zdravstvene ustanove zbog straha da će uhvatiti COVID-19.
Zbog straha od odlaska u bolnice broj prijema smanjio se - što je zapravo omogućilo da se više pažnje posveti onima na stacionarnim odjelima.
Tamo su mnogi pacijenti ulazili kroz hitne službe nakon kvarova i u vezi s COVID-om.
"Iz iskustva pacijenta, mi sigurno liječimo našu uobičajenu raznolikost pacijenata s različitim bolestima, ali uglavnom je toliko pacijenata koji su ovdje došli posebno s pritužbama da imaju poteškoća u prilagodbi na tu novu normu", kaže Chen.
Kako će se psihički odjeli morati prilagoditi kretanju prema naprijed za liječenje pacijenata?
Vituity, organizacija pod vodstvom liječnika i u vlasništvu Zellera, predvodila je planiranje prenapona COVID-19 u bolnicama i zdravstvenim ustanovama diljem zemlje, osmišljavajući i implementirajući nova zdravstvena rješenja poput telezdravstva i potpunije zapošljavajući centre za hitnu pomoć, hitne službe stacionarne jedinice i jedinice intenzivne njege za bihevioralne zdravstvene pacijente.
U svom je radu putovao po zemlji savjetujući bolnice o izgradnji boljih psihijatrijskih jedinica koje su uistinu rehabilitacijske i koje ne tjeraju pacijente da čekaju njegu - što se događa mnogima koji idu u hitne službe, a tretiraju se kao tijela, a ne narod.
“Rješavanje [akutnih] simptoma u standardnom ED može biti složen zadatak.ED može biti zastrašujuće ili uznemirujuće okruženje za pacijente u krizi mentalnog zdravlja, jer su često zatvoreni u kantine ili zaglavljeni u kutovima ili kabinama koje čuva sjedište, usred policijskog i hitnog osoblja, bljeskalica, jakih zvukova i užurbanog aktivnost i plač obližnjih drugih od boli ”, objašnjava Zeller.
“Paranoični ili tjeskobni pacijenti, kojima bi mogao koristiti dodatni prostor ili sposobnost kretanja, umjesto toga mogu biti ograničeni na malo zatvoreno područje. Odavno je prepoznato da standardno postavljanje ED-a zapravo može pogoršati simptome psihijatrijske krize ”, kaže on.
No Zeller dvostruko radi na stvaranju emPATH jedinica - koje su smirenije, podržavajuće postavke s obučenim psihijatrijskim osobljem - stvarnosti, a također bi dalo prioritet sigurnosnim potrebama pacijenata oko COVID-19.
Stvarni čimbenici koji definiraju emPATH jedinicu (hitna psihijatrijska procjena, liječenje i zacjeljivanje) je da je to velik otvoreni prostor u koji pacijenti ulaze, a nisu smješteni u krevete ili zaključani u malim sobama.
“Puno je opuštenija atmosfera i ima puno manje ljudi koji imaju teška vremena ili postaju agresivni ili uznemireni. Korištenje tretmana poput tjelesnih ograničenja ili prisilnih lijekova gotovo je nula ”, kaže Zeller.
Dok bolnice pokušavaju maksimizirati količinu raspoloživog prostora, posljednjih nekoliko mjeseci bilo je još veće napore da se pronađu alternative hitnim jedinicama za psihijatrijske pacijente, koji rješavaju zabrinutost zbog količine raspoloživih kreveta i prioritiziraju potrebe osoblja. , kaže Zeller.
"Mogli bismo ih zapravo liječiti i kako postajemo bolji, pravimo razlike umjesto da ih samo ukrcamo zbog procjene", objašnjava.
"Ako je moguće, premjestite ih u ovo terapijsko okruženje i tada ćete dobiti broj od čak 75 ili 80 posto pacijenata koji neće završiti u bolnici, jer ih se može stabilizirati do te mjere da ih se najčešće može otpustiti kući, " on kaže.
Zellerov rad uglavnom se bavio pružanjem više mogućnosti i više ljudskih, empatičnih opcija dostupnih pacijentima, što je upravo način na koji se psihičke jedinice trebaju transformirati u ovom trenutku.
Stručnjaci i pacijenti i dalje se nadaju da bi ovo izbijanje moglo zapaliti stvarne promjene u psihijatrijskoj skrbi.
COVID-19 mogao bi biti prilika za destigmatizaciju službi za mentalno zdravlje i osvjetljavanje mjesta koja treba poboljšati, s obzirom na to da se toliko ljudi trenutno bori.
„To može biti zastrašujuće iskustvo, ali može biti i poput onog s puno nade. I trebali bismo razgovarati o tome ”, kaže Chen za Healthline. "Potičem ljude koji odlaze na psihijatrijske odjele da razgovaraju o svojim iskustvima kako bi ljudi znali kako ta skrb zapravo može izgledati."

Elly je spisateljica, novinarka i pjesnikinja iz New Yorka posvećena zajednici i pravdi. Prvenstveno, ona je stanovnica Brooklyna, zaljubljenica u igre riječi. Pročitajte više o njenom pisanju ovdje ili je pratite na Twitteru.
















.jpg)